複数の歯を失った方や、噛み合わせ全体の改善が必要な方にとって、「全顎治療」は大きな決断です。
特にインプラントを軸とした包括的治療は、単に失った歯を補うだけでなく、長期的に安定した咀嚼機能と審美性を取り戻すための総合的なアプローチとなります。
しかし、治療計画の立て方は複雑で、骨量や歯茎の状態、埋入位置の決定、上部構造の設計、そして治療後のメンテナンス計画まで、多岐にわたる要素を考慮しなければなりません。
本記事では、全顎治療においてインプラントを軸とした包括的な治療計画の立て方を、3DスキャナーやAI診断といった最新技術の活用も含めて詳しく解説します。
Contents
- 1 全顎治療とは?インプラントを軸にする意義
- 2 全顎治療が必要となるケース
- 3 インプラント治療の基本原理
- 4 精密検査と診断〜3DスキャナーとAI診断の活用
- 5 CT撮影による三次元的な骨量・骨質の評価
- 6 3Dスキャナーによる口腔内デジタル化
- 7 AI診断による治療予測とリスク評価
- 8 咬合分析と顎関節機能の評価
- 9 治療計画の立案〜埋入位置と本数の決定
- 10 骨量・骨質に基づいた埋入位置の決定
- 11 必要なインプラント本数の決定
- 12 咬合力の分散を考慮した配置設計
- 13 審美性と機能性のバランス
- 14 上部構造の設計〜固定式とオーバーデンチャー
- 15 固定式ブリッジの特徴とメリット
- 16 オーバーデンチャーの特徴とメリット
- 17 材料選択〜ジルコニア、セラミック、金属
- 18 咬合設計と顎位の決定
- 19 サージカルガイドを用いた精密な埋入手術
- 20 サージカルガイドとは
- 21 手術の流れと注意点
- 22 骨造成が必要な場合の対応
- 23 治癒期間と仮歯の役割
- 24 オッセオインテグレーションの確認
- 25 仮歯による審美性と機能性の確保
- 26 治癒期間中の注意事項
- 27 最終補綴物の装着と咬合調整
- 28 印象採得と補綴物の作製
- 29 試適と調整
- 30 咬合調整の重要性
- 31 長期的なメンテナンス計画
- 32 インプラント周囲炎のリスクと予防
- 33 定期検診の内容と頻度
- 34 患者さま自身によるホームケア
- 35 長期的な成功のために
- 36 まとめ
- 37 インプラント中心の全顎治療を検討中の方へ
- 38 関連情報
- 39 まずは治療計画の相談を
- 40 表参道AK歯科・矯正歯科 院長:小室 敦
全顎治療とは?インプラントを軸にする意義
全顎治療とは、上顎または下顎の全体、あるいは両顎にわたって包括的に治療を行うアプローチを指します。
部分的な治療とは異なり、咬合全体のバランス、顎関節の機能、審美性、そして長期的な安定性を総合的に考慮する必要があります。
インプラント治療は、歯の欠損部位に人工歯根を埋入し、その上に人工歯を装着する治療法です。従来の義歯やブリッジと比較して、以下のような優位性があります。
- 自立した構造・・・隣接する健康な歯を削る必要がない
- 咀嚼力の回復・・・天然歯に近い噛む力を取り戻せる
- 骨の吸収防止・・・顎骨への刺激により、骨の減少を抑制
- 審美性の向上・・・自然な見た目を実現
- 長期的な安定性・・・適切なメンテナンスで長期使用が可能
全顎治療においてインプラントを軸とすることで、単なる歯の補綴だけでなく、噛み合わせの再構築、顔貌バランスの改善、そして口腔機能全体の回復を目指すことができます。
全顎治療が必要となるケース
全顎治療が推奨される主なケースには、以下のようなものがあります。
- 複数の歯を失い、残存歯も状態が悪い場合
- 重度の歯周病により、多数の歯が保存困難な状態
- 咬合崩壊が進行し、噛み合わせ全体の再構築が必要な場合
- 長年の義歯使用により、顎骨の吸収が進んでいる場合
- 審美的・機能的に大幅な改善を希望する場合
これらのケースでは、部分的な治療では根本的な解決にならず、全顎的なアプローチが必要となります。
インプラント治療の基本原理
インプラント治療は、チタン製の人工歯根を顎骨に埋入し、骨と結合(オッセオインテグレーション)させることで、天然歯に近い機能を回復させる治療法です。
日本歯科医学会が発行する「歯科インプラント治療指針」によれば、インプラント治療の成功には、適切な診査・診断、治療計画の立案、そして長期的なメンテナンスが不可欠とされています。
全顎治療では、複数のインプラントを戦略的に配置し、それらを連結した上部構造で咬合を再構築します。この際、骨量、骨質、咬合力の分散、審美性、清掃性など、多角的な視点から計画を立てる必要があります。
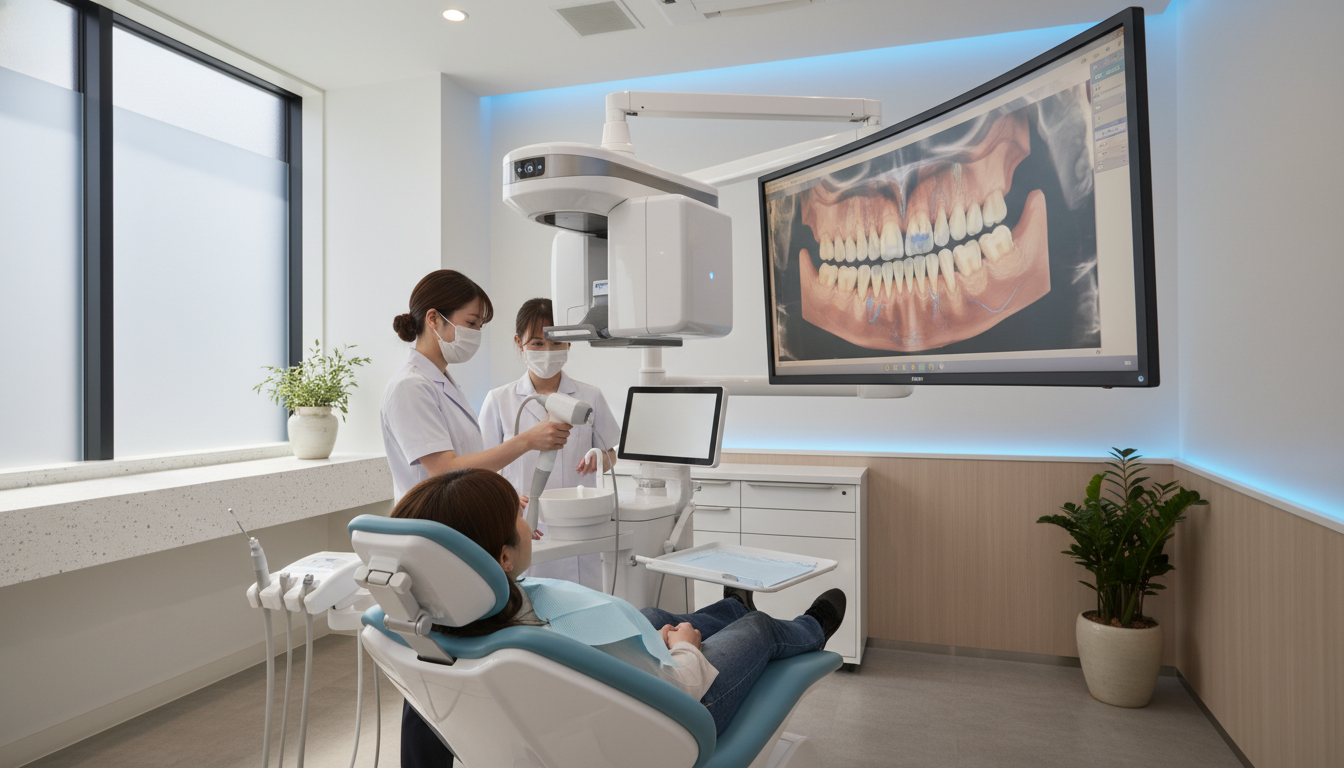
精密検査と診断〜3DスキャナーとAI診断の活用
全顎治療の成功は、精密な検査と正確な診断から始まります。
従来のレントゲン撮影や模型分析に加えて、近年では3DスキャナーやAI診断といった最新技術が導入され、より精密で予測可能な治療計画の立案が可能になっています。
CT撮影による三次元的な骨量・骨質の評価
全顎治療において最も重要な検査の一つが、歯科用CT(コーンビームCT)による撮影です。
CT画像からは、以下の情報が得られます。
- 骨量(骨の高さ・幅)・・・インプラント埋入に十分な骨があるか
- 骨質(骨密度)・・・インプラントの初期固定が得られるか
- 神経・血管の位置・・・下顎管や上顎洞との距離を確認
- 既存の歯の状態・・・残存歯の保存可能性を評価
- 顎関節の状態・・・咬合再構築時の参考情報
これらの情報をもとに、インプラントの埋入位置、角度、長さ、直径などを事前にシミュレーションします。
3Dスキャナーによる口腔内デジタル化
口腔内スキャナーを使用することで、従来の印象材による型取りを行わずに、デジタルデータとして口腔内の状態を記録できます。
このデジタルデータは、以下のような用途に活用されます。
- 現在の咬合状態の記録と分析
- 治療後の予測シミュレーション
- サージカルガイドの作製
- 仮歯や最終補綴物の設計
- 患者さまへの視覚的な説明
デジタルデータは精度が高く、繰り返し分析できるため、より正確な治療計画の立案が可能になります。
AI診断による治療予測とリスク評価
近年、AI技術を活用した診断システムが歯科治療にも導入されています。
AIは、膨大な症例データベースをもとに、以下のような分析を行います。
- 骨量・骨質からの成功率予測
- 最適なインプラント配置の提案
- 咬合力の分散シミュレーション
- 審美的な仕上がりの予測
- 合併症リスクの評価
これにより、経験則だけでなく、データに基づいた客観的な治療計画の立案が可能になります。
咬合分析と顎関節機能の評価
全顎治療では、単に歯を補うだけでなく、咬合(噛み合わせ)全体を再構築します。
そのため、以下のような分析が必要です。
- 咬合高径の評価・・・適切な噛み合わせの高さを決定
- 顎位の確認・・・顎関節に負担のかからない位置を特定
- 咬合接触の分析・・・バランスの取れた咬合接触を設計
- 顎運動の記録・・・咀嚼時の顎の動きを考慮
これらの情報をもとに、機能的で安定した咬合を再構築する計画を立てます。
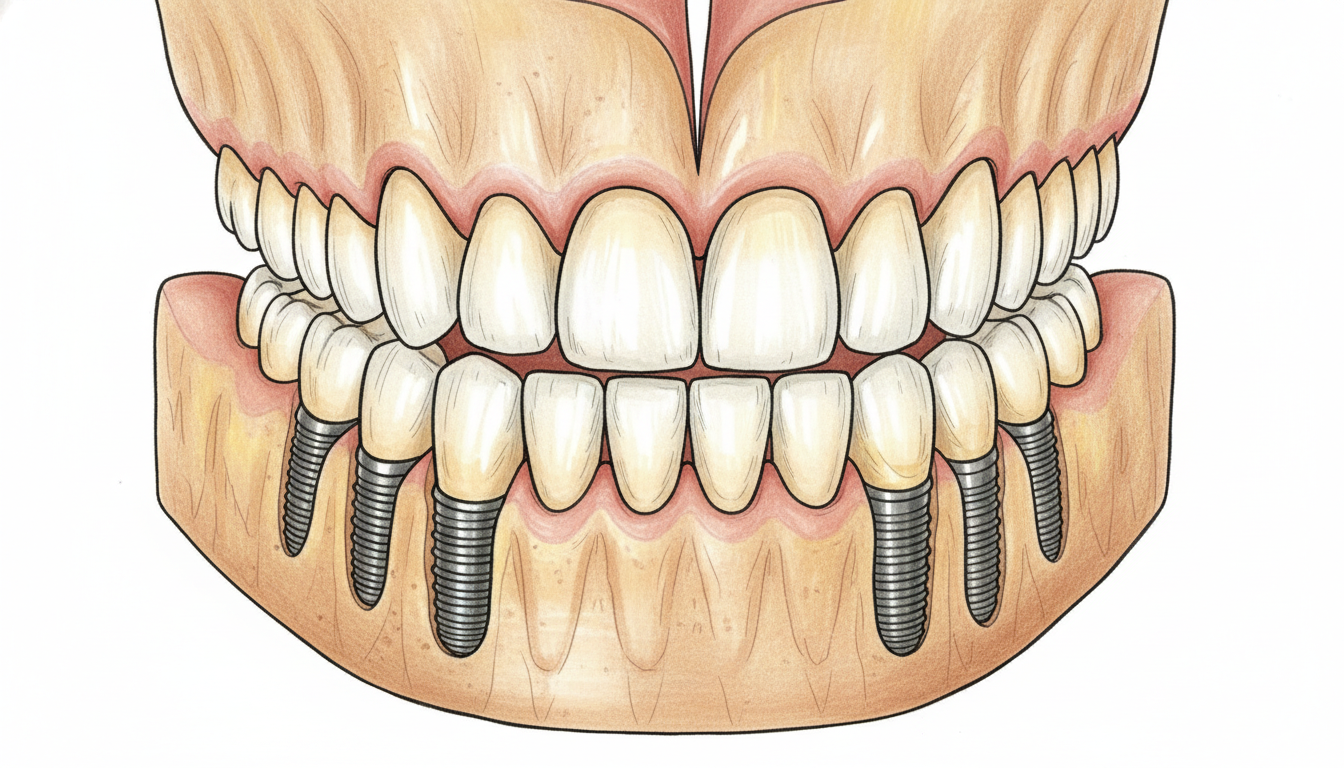
治療計画の立案〜埋入位置と本数の決定
精密検査の結果をもとに、具体的な治療計画を立案します。
全顎治療では、インプラントの埋入位置と本数が治療の成否を大きく左右します。
骨量・骨質に基づいた埋入位置の決定
CT画像から得られた骨量・骨質の情報をもとに、インプラントを埋入する最適な位置を決定します。
考慮すべきポイントは以下の通りです。
- 骨の高さと幅・・・インプラントを安全に埋入できる骨量があるか
- 骨密度・・・初期固定が得られる十分な骨質があるか
- 解剖学的構造・・・神経や血管、上顎洞との距離は十分か
- 咬合力の分散・・・力が均等に分散される位置か
- 審美性・・・前歯部では歯茎のラインや見た目を考慮
骨量が不足している場合は、骨造成(GBR)やサイナスリフトなどの骨増生処置を併用することもあります。
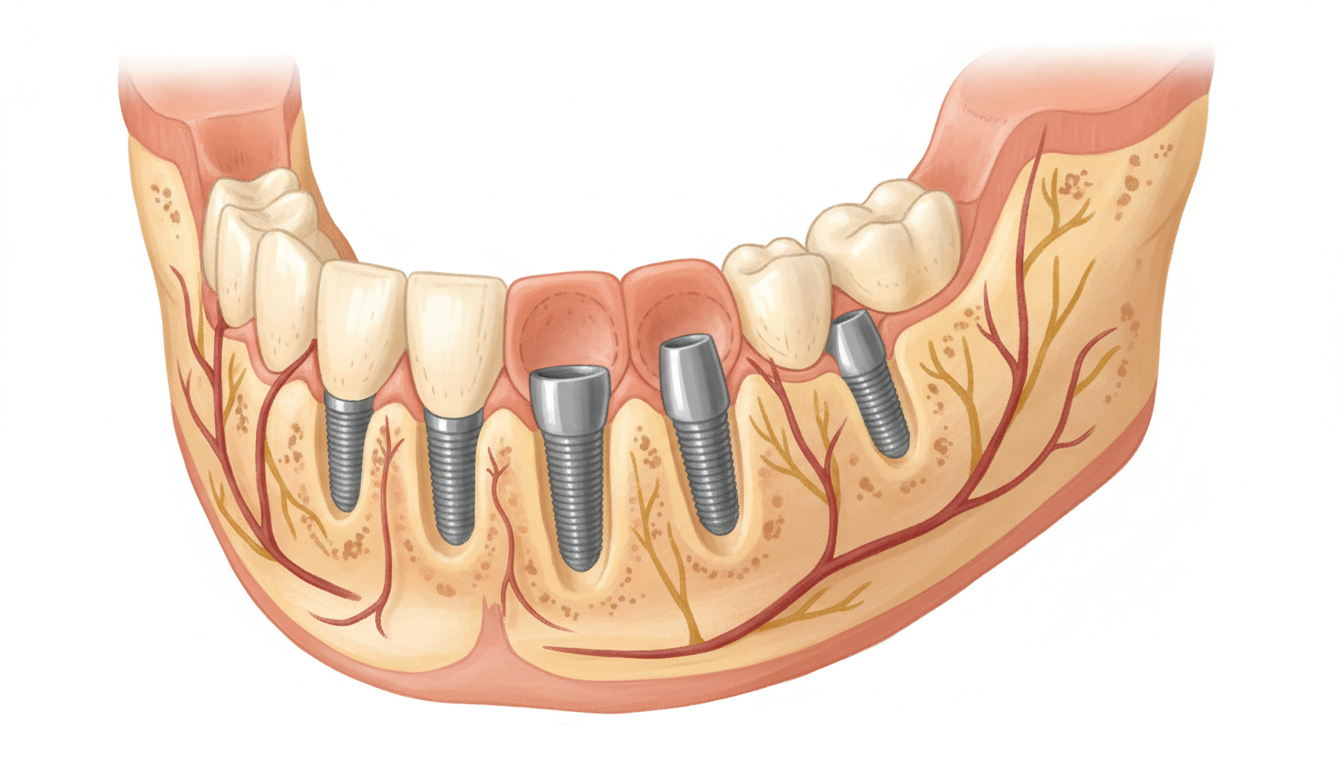
必要なインプラント本数の決定
全顎治療で必要なインプラントの本数は、患者さまの骨の状態、咬合力、希望する補綴物のタイプによって異なります。
一般的な目安は以下の通りです。
- 固定式ブリッジ(上顎)・・・6〜8本のインプラント
- 固定式ブリッジ(下顎)・・・4〜6本のインプラント
- インプラント義歯(オーバーデンチャー)・・・2〜4本のインプラント
下顎は骨密度が高く、比較的少ない本数でも安定が得られますが、上顎は骨質が柔らかいため、より多くのインプラントが必要になることがあります。
咬合力の分散を考慮した配置設計
インプラントは、咬合力を均等に分散できるように配置する必要があります。
特に重要なのは、前後的なバランスと左右的なバランスです。
- 前歯部と臼歯部にバランスよく配置
- 左右対称に近い配置
- カンチレバー(片持ち梁)を最小限に
- 咬合力の集中を避ける
これにより、特定のインプラントに過度な負担がかかることを防ぎ、長期的な安定性を確保します。
審美性と機能性のバランス
特に前歯部では、審美性が重要な要素となります。
以下のような点を考慮します。
- 歯茎のライン・・・自然な歯茎の形態を再現
- 歯の形態・色調・・・周囲の歯や顔貌に調和
- スマイルライン・・・笑ったときの見え方
- Eライン・・・横顔のバランス
一方、臼歯部では咀嚼機能が優先されますが、審美性も無視できません。全体として調和の取れた仕上がりを目指します。
上部構造の設計〜固定式とオーバーデンチャー
インプラントの埋入位置と本数が決まったら、次は上部構造(補綴物)の設計です。
全顎治療における上部構造には、大きく分けて固定式とオーバーデンチャー(インプラント義歯)の2つのタイプがあります。
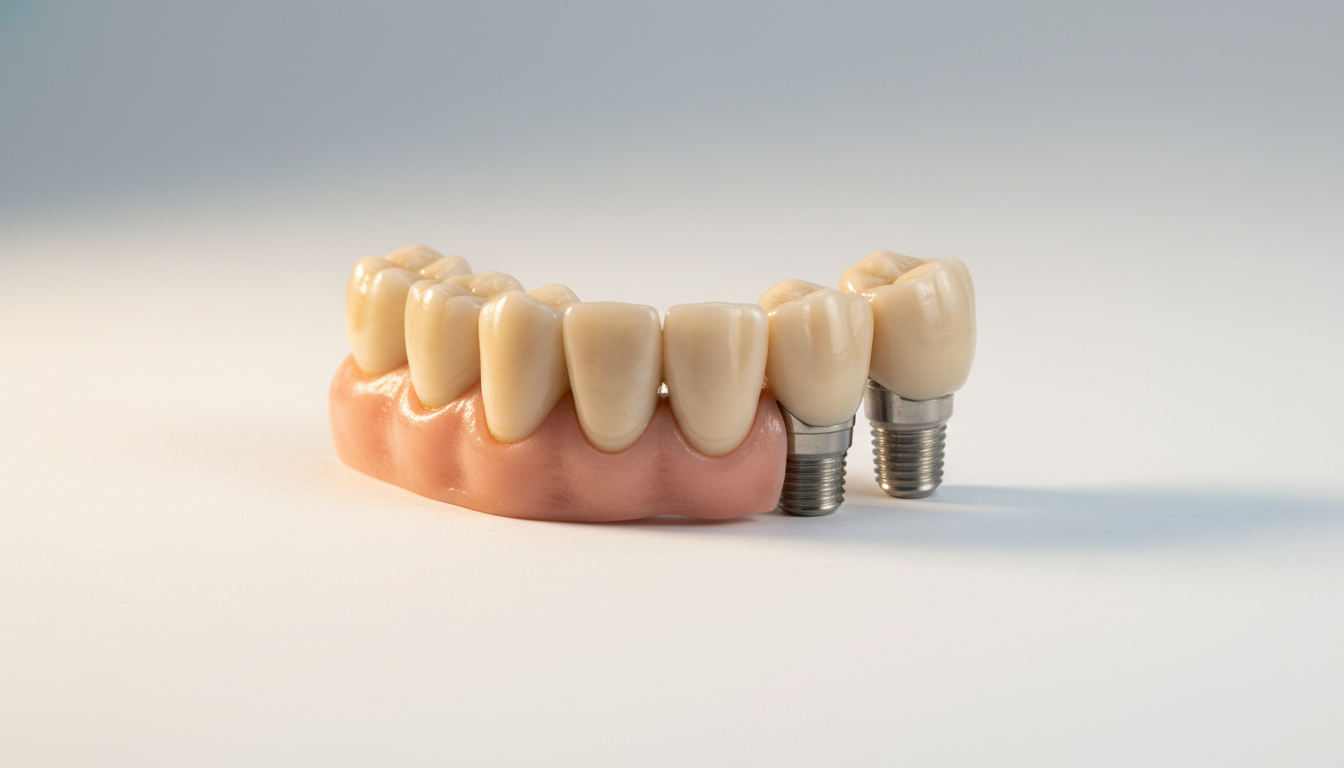
固定式ブリッジの特徴とメリット
固定式ブリッジは、複数のインプラントを連結し、その上に人工歯を固定する方法です。
主なメリットは以下の通りです。
- 自分の歯のような感覚・・・取り外しの必要がなく、違和感が少ない
- 高い咀嚼力・・・しっかりと噛める
- 審美性・・・自然な見た目を実現
- 清掃性・・・適切に設計すれば清掃しやすい
- 安定性・・・動かない、ずれない
ただし、多くのインプラント本数が必要で、費用も高額になる傾向があります。また、骨量が十分にあることが前提条件です。
オーバーデンチャーの特徴とメリット
オーバーデンチャーは、少数のインプラントを土台として、その上に取り外し式の義歯を装着する方法です。
主なメリットは以下の通りです。
- 少ないインプラント本数・・・2〜4本程度で対応可能
- 費用を抑えられる・・・固定式より経済的
- 骨量が少なくても対応可能・・・骨造成の必要性が低い
- 清掃が容易・・・取り外して洗浄できる
- 修理・調整がしやすい・・・メンテナンスが比較的簡単
一方、取り外しの手間があり、固定式ほどの咀嚼力や安定感は得られません。
材料選択〜ジルコニア、セラミック、金属
上部構造の材料選択も重要です。主な選択肢は以下の通りです。
- ジルコニア・・・強度が高く、審美性に優れる。臼歯部にも使用可能
- オールセラミック・・・最も審美性が高いが、強度はジルコニアに劣る
- メタルボンド・・・金属のフレームにセラミックを焼き付けたもの。強度と審美性のバランスが良い
- 金属(ゴールド、チタン)・・・臼歯部で強度が必要な場合に使用
- ハイブリッドセラミック・・・レジンとセラミックの混合材料。比較的安価
前歯部では審美性を優先してジルコニアやオールセラミックを、臼歯部では強度を考慮してジルコニアや金属を選択することが多いです。
咬合設計と顎位の決定
上部構造の設計では、咬合(噛み合わせ)の設計が極めて重要です。
以下のような点を考慮します。
- 咬合高径・・・適切な噛み合わせの高さを設定
- 咬合平面・・・上下の歯が接触する面の角度
- 咬合接触・・・均等に力が分散される接触パターン
- 顎位・・・顎関節に負担のかからない位置
- 審美的要素・・・スマイルライン、Eラインとの調和
これらを総合的に考慮し、機能的で審美的、かつ長期的に安定した咬合を設計します。
サージカルガイドを用いた精密な埋入手術
治療計画が確定したら、実際のインプラント埋入手術に移ります。
近年では、サージカルガイドを用いた精密な埋入手術が主流となっています。
サージカルガイドとは
サージカルガイドは、CT画像と口腔内スキャンデータをもとに作製される、インプラント埋入用のテンプレートです。
事前に計画した位置・角度・深さに正確にインプラントを埋入するためのガイドとなります。
サージカルガイドを使用することで、以下のようなメリットがあります。
- 高い精度・・・計画通りの位置・角度に埋入可能
- 安全性の向上・・・神経や血管の損傷リスクを低減
- 手術時間の短縮・・・迷いなく埋入できる
- 低侵襲・・・切開範囲を最小限にできる場合がある
- 予測可能性・・・治療結果の予測精度が向上
手術の流れと注意点
インプラント埋入手術の一般的な流れは以下の通りです。
- 麻酔・・・局所麻酔を行い、必要に応じて静脈内鎮静法を併用
- 切開・剥離・・・歯茎を切開し、骨を露出(フラップレス手術の場合は省略)
- ドリリング・・・サージカルガイドに沿って骨に穴を開ける
- インプラント埋入・・・計画通りの位置・角度・深さに埋入
- 縫合・・・歯茎を縫合(必要に応じて)
- 術後管理・・・抗生物質、鎮痛剤の処方
全顎治療では複数のインプラントを一度に埋入することが多いため、手術時間は長くなります。患者さまの負担を考慮し、上顎と下顎を分けて手術することもあります。
骨造成が必要な場合の対応
骨量が不足している場合は、インプラント埋入と同時、または事前に骨造成を行います。
主な骨造成の方法は以下の通りです。
- GBR(骨誘導再生法)・・・メンブレンを使用して骨の再生を促す
- サイナスリフト・・・上顎洞底を挙上し、骨を造成
- ソケットリフト・・・インプラント窩から上顎洞底を挙上
- ブロック骨移植・・・自家骨や人工骨を移植
骨造成を行う場合、治癒期間が長くなり、治療期間全体も延びることになります。
治癒期間と仮歯の役割
インプラント埋入後は、骨とインプラントが結合する治癒期間が必要です。
この期間は、骨質や埋入部位によって異なりますが、一般的に以下のような期間が目安となります。
- 下顎・・・2〜3ヶ月
- 上顎・・・3〜6ヶ月
- 骨造成を行った場合・・・6ヶ月〜1年
オッセオインテグレーションの確認
オッセオインテグレーションとは、インプラントと骨が結合する現象です。
この結合が十分に得られることで、インプラントが安定し、咬合力に耐えられるようになります。
治癒期間中は、定期的にレントゲン撮影や触診を行い、オッセオインテグレーションの進行状況を確認します。
仮歯による審美性と機能性の確保
治癒期間中、特に前歯部では審美性を確保するために仮歯を装着します。
仮歯には以下のような役割があります。
- 審美性の確保・・・見た目を保つ
- 発音機能の維持・・・話しやすさを保つ
- 咬合の維持・・・噛み合わせの変化を防ぐ
- 歯茎の形態形成・・・最終補綴物に適した歯茎の形を作る
- 患者さまの心理的負担軽減・・・治療期間中も自信を持って過ごせる
仮歯は、インプラントに直接装着する場合と、隣接する歯に固定する場合があります。全顎治療では、複数のインプラントを連結した仮歯を装着することもあります。
治癒期間中の注意事項
治癒期間中は、以下のような点に注意が必要です。
- 硬いものを噛まない・・・インプラント部位に過度な力をかけない
- 口腔衛生の維持・・・丁寧なブラッシングと定期的なクリーニング
- 禁煙・・・喫煙はオッセオインテグレーションを阻害
- 定期的な通院・・・経過観察と必要に応じた調整
これらを守ることで、良好なオッセオインテグレーションが得られます。
最終補綴物の装着と咬合調整
オッセオインテグレーションが確認できたら、いよいよ最終補綴物の装着です。
印象採得と補綴物の作製
最終補綴物を作製するために、精密な印象採得を行います。
従来の印象材による方法に加えて、口腔内スキャナーを使用したデジタル印象も一般的になっています。
採得した印象データをもとに、歯科技工士が補綴物を作製します。この際、以下のような点を考慮します。
- 咬合・・・適切な噛み合わせ
- 審美性・・・自然な色調・形態
- 清掃性・・・ブラッシングしやすい形状
- 発音・・・話しやすさ
- 耐久性・・・長期使用に耐える材料・設計
試適と調整
完成した補綴物を口腔内で試適し、以下のような点を確認・調整します。
- 適合性・・・インプラントや歯茎にぴったり合っているか
- 咬合・・・上下の歯が適切に接触しているか
- 審美性・・・色調・形態が満足できるか
- 発音・・・話しにくさがないか
- 違和感・・・異物感がないか
必要に応じて調整を行い、患者さまが満足できる状態に仕上げます。
咬合調整の重要性
最終補綴物装着後の咬合調整は、長期的な成功に不可欠です。
不適切な咬合は、以下のような問題を引き起こす可能性があります。
- インプラントへの過度な負担
- 補綴物の破損
- 顎関節症
- 周囲組織の炎症
- インプラント周囲炎
そのため、装着直後だけでなく、定期的に咬合をチェックし、必要に応じて調整を行います。
長期的なメンテナンス計画
インプラント治療は、最終補綴物の装着で終わりではありません。
長期的に良好な状態を維持するためには、適切なメンテナンスが不可欠です。
インプラント周囲炎のリスクと予防
インプラント周囲炎は、インプラント周囲の歯茎や骨に炎症が起こる疾患で、進行するとインプラントを失う原因となります。
主な原因は、プラーク(歯垢)の蓄積です。予防には以下のような対策が重要です。
- 毎日の丁寧なブラッシング・・・インプラント周囲を含めた口腔全体の清掃
- 歯間ブラシやフロスの使用・・・補綴物の下や歯間の清掃
- 定期的なプロフェッショナルケア・・・歯科医院でのクリーニング
- 禁煙・・・喫煙はインプラント周囲炎のリスクを高める
- 全身疾患の管理・・・糖尿病などのコントロール
定期検診の内容と頻度
インプラント治療後は、定期的な検診が必要です。
一般的な検診の頻度は、3〜6ヶ月に1回です。リスクが高い場合は、より頻繁な検診が推奨されます。
定期検診では、以下のような項目をチェックします。
- 口腔衛生状態・・・プラークの付着状況
- 歯茎の状態・・・炎症の有無、出血、腫れ
- インプラント周囲の骨・・・レントゲンによる骨吸収の確認
- 補綴物の状態・・・破損、緩み、摩耗の確認
- 咬合・・・噛み合わせのチェックと調整
- プロフェッショナルクリーニング・・・専用器具による清掃
患者さま自身によるホームケア
メンテナンスの基本は、患者さま自身による毎日のホームケアです。
以下のようなポイントを押さえましょう。
- 適切なブラッシング・・・柔らかめの歯ブラシで丁寧に磨く
- 歯間清掃・・・歯間ブラシやフロスを使用
- 洗口液の使用・・・抗菌作用のある洗口液で補助的にケア
- 定期的なセルフチェック・・・出血や腫れ、違和感がないか確認
不明な点があれば、歯科医院で指導を受けることをおすすめします。
長期的な成功のために
インプラント治療の長期的な成功率は高いとされていますが、それは適切なメンテナンスがあってこそです。
日本口腔インプラント学会のガイドラインでも、定期的なメンテナンスの重要性が強調されています。
患者さまと歯科医療チームが協力し、長期的に良好な状態を維持していくことが大切です。
まとめ
全顎治療においてインプラントを軸とした包括的治療は、失った歯を補うだけでなく、咬合全体を再構築し、長期的に安定した口腔機能と審美性を回復させる治療法です。
治療計画の立案には、CT撮影、3Dスキャナー、AI診断といった最新技術を活用した精密な検査と診断が不可欠です。骨量・骨質の評価、埋入位置の決定、上部構造の設計、そしてメンテナンス計画まで、多角的な視点から総合的に計画を立てる必要があります。
サージカルガイドを用いた精密な埋入手術、適切な治癒期間の管理、そして長期的なメンテナンスにより、インプラント治療の成功率は高まります。
全顎治療は大きな決断ですが、適切な治療計画と実行により、自分の歯のような快適な咀嚼機能と自然な見た目を取り戻すことができます。
表参道AK歯科・矯正歯科では、豊富な臨床経験と最新のデジタル技術を駆使し、患者さま一人ひとりに最適な全顎治療を提供しています。初診無料相談も実施しておりますので、全顎治療をご検討の方は、ぜひ一度ご相談ください。
あなたの理想の口元と健康な歯を、長く維持するお手伝いをさせていただきます。
関連情報
表参道AK歯科・矯正歯科 院長:小室 敦

https://doctorsfile.jp/h/197421/df/1/
略歴
- 日本歯科大学 卒業
- 日本歯科大学附属病院 研修医
- 都内歯科医院 勤務医
- 都内インプラントセンター 副院長
- 都内矯正歯科専門医院 勤務医
- 都内審美・矯正歯科専門医院 院長
所属団体
- 日本矯正歯科学会
- 日本口腔インプラント学会
- 日本歯周病学会
- 日本歯科審美学会
- 日本臨床歯科学会(東京SJCD)
- 包括的矯正歯科研究会
- 下間矯正研修会インストラクター
- レベルアンカレッジシステム(LAS)
参加講習会
- 口腔インプラント専修医認定100時間コース
- JIADS(ペリオコース)
- 下間矯正研修会レギュラーコース
- 下間矯正研修会アドバンスコース
- 石井歯内療法研修会
- SJCDレギュラーコース
- SJCDマスターコース
- SJCDマイクロコース
- コンセプトに基づく包括的矯正治療実践ベーシックコース (綿引 淳一 先生)
- 新臨床歯科矯正学研修会専門医コース 診断・治療編(石川 晴夫 先生)
- 新臨床歯科矯正学研修会専門医コース 応用編(石川 晴夫 先生)
- レベルアンカレッジシステム(LAS)レギュラーコース
- 他多数参加